Papilloma - Formação benigna do tumor da pele e membranas mucosas da etiologia viral. Tem a aparência de uma papila em uma base estreita (perna), consistência macia ou densa, da cor marrom clara a escura. A localização de papilomas na pele leva à formação de um defeito cosmético, na laringe - respiração prejudicada, voz, na membrana mucosa dos órgãos internos - ulcerações e sangramento. Reclações da doença são possíveis, a complicação mais formidável é a degeneração maligna. A remoção de papill pode ser realizada por eletrocoagulação, criodestrrução, excisão cirúrgica, método de onda de rádio ou exposição a laser.
informações gerais
Papillomas - Esta é uma doença que afeta as células epiteliais e a pele. A causa dos papilomas é o papilomavírus humano, que pertence à família Papoviridae, o grupo Papillomavírus. Entre o HPV, são distinguidos vírus com alto e baixo risco oncogênico. Os papilomas de oncogenicidade são explicados pela capacidade do vírus de integrar seu DNA no genoma celular humano.
O mecanismo de infecção pelo vírus do papiloma humano
Uma vez no corpo humano, no estágio inicial, o HPV afeta as células basais do epitélio. Microtrauma, arranhões, rachaduras e outros danos na pele contribuem para a penetração do vírus do papiloma no corpo. Durante muito tempo, o vírus pode se multiplicar principalmente, não se manifestando clinicamente (transporte crônico). Se o vírus se propagar nas camadas superficiais da pele, com o tempo, mesmo com o transporte crônico do vírus do papiloma, a hiperplasia celular é observada.
Como o vírus do papiloma humano está aninhado no ambiente externo, a infecção ocorre com contatos diretos. Os laços sexuais forçados levam à infecção; Fumar, gravidez, endometriose, deficiência de vitamina e imunodeficiências são fatores predisponentes, para que a infecção ocorra ao interagir com o vírus. O risco de infecção aumenta com contatos frequentes com a pele humana nua, por exemplo, com massagem.
Manifestações clínicas de papilomas
O papiloma é uma neoplasia da pele ou membranas mucosas e parece um crescimento papilar que se projeta acima do tecido circundante. Os papilomas estão localizados na pele, membranas mucosas, na região inguinal e nos órgãos genitais, em alguns casos, os papilomas são encontrados na pelve renal e na membrana mucosa dos ureteres.
Como o Papilloma consiste em tecido conjuntivo coberto com pele e contém vasos sanguíneos, o sangramento é possível durante o trauma. A neoplasia cresce para cima na forma de papilas dispersas em várias direções e parece couve -flor.
A pele da pele pode não mudar, mas na maioria dos casos os papilomas têm cor de branco a marrom sujo. Localização favorita - a pele de escovas e mãos. Em pacientes com imunodeficiências, a papilomatose é generalizada. As alterações primárias na pele começam a aparecer 1-6 meses após a infecção. A concentração do vírus nas áreas afetadas atinge o máximo no 6º mês a partir do momento da infecção, é esse período que é o mais contagioso.
Dependendo do tipo de vírus, as manifestações clínicas dos papilomas são variáveis. Assim, os papilomas vulgares olham na forma de um colisão sólida com um diâmetro de 1 mm com uma superfície de queratinização áspera. Papilomas vulgares são propensos à fusão e, portanto, geralmente afetam áreas significativas da pele. Os papilomas simples (vulgares) estão localizados em todos os lugares, mas mais frequentemente são afetados pela pele dos dedos e pelas costas das palmas das mãos. Nas crianças, especialmente os jovens são afetados por papilomas, isso se deve a características fisiológicas, já que as crianças rastejam sem roupas. Normalmente, os papilomas vulgares estão localizados em grupos, mas uma existência prolongada de um único elemento é possível por vários anos. As condições de imunodeficiência e doenças gerais contribuem para a propagação do processo, em casos isolados, o papiloma vulgar é maligno.
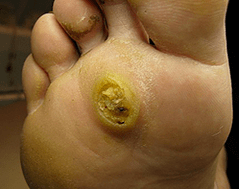
Os agentes causadores dos papilomas são Papc 1.2.4. Alguns meses após a infecção na pele da sola, aparece um pequeno inchaço brilhante, que tem todos os sinais de papiloma comum e é cercado por uma borda saliente. Em alguns casos, as subsidiárias de pequenos tamanhos aparecem em torno de um papiloma, que se assemelham externamente bolhas. Em seguida, a papilomatose em mosaico é diagnosticada.
Papillomas nas solas geralmente são dolorosos, especialmente quando caminham. Em aproximadamente 30% dos casos, eles são auto -dissolvendo, mais frequentemente a autoprocupação é observada em crianças pequenas. Eles são frequentemente confundidos com os calos que aparecem entre os dedos com compressão prolongada. No entanto, os grãos, ao contrário dos papilomas, têm uma superfície lisa e retêm o padrão da pele.
Os agentes causadores dos papilomas planos são o HPV 3.10. Esses papilomas da cor da pele inalterada e olham na forma de cones lisos e lisos, às vezes pode haver um tom amarelado ou levemente rosa com mais frequência contornos arredondados. Papilomas multiplicados também são encontrados. As neoplasias causam dor, coceira, a área afetada é hiperêmica.
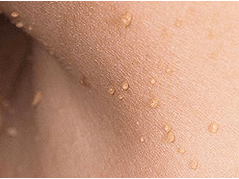
Os papilomas do filme são diagnosticados em metade daqueles que entregaram mais de 50 anos sobre neoplasias na pele, eles também são chamados de acrochords. Eles estão localizados na pele ao redor dos olhos, na virilha, nas cavidades axilares e no pescoço. Primeiro, uma sombra amarelada de pequeno porte, que aumenta e gradualmente se converte em formações elásticas alongadas densas em tamanho de até 5-6 mm. Se os acrocordos estão localizados em lugares onde o trauma é possível, eles ficam inflamados e feridos. Os papilomas do filme não são propensos a desaparecimento espontâneo. Em pacientes com papilomas rosqueados diagnosticados, os pólipos do reto são frequentemente observados.
O HPV 13, 32 causam hiperplasia epitelial local, caracterizada pela aparência na membrana mucosa da boca e na borda vermelha dos lábios de pequenas neoplasias papilares, que se elevam ligeiramente acima da pele e são propensas à fusão.
Um dos papilomas raramente encontrados são os papilomas de Lewandovsky-Lutz (Epidermodisfelia de Vermão). Principalmente crianças e adolescentes estão doentes. Às vezes, a epidermodisplasia de verrugas é um caráter familiar. Parece clinicamente com vários papilomas manchados de marrom avermelhado nas mãos e pés. Se os papilomas estão localizados em áreas de pele, que são mais suscetíveis à radiação ultravioleta, em 30% dos casos são malignos e renascem em tumores malignos com germinação nos tecidos vizinhos.
O HPV, que são os patógenos dos condilos pontiagudos, pode estar com um risco baixo, médio e alto de degeneração oncológica; portanto, ao diagnosticar as confeitarias de ponta afiada, o exame de PCR sempre precisa ser realizado. O período de incubação é de várias semanas a vários meses. Como em alguns casos as alterações são mínimas, esses papilomas permanecem despercebidos. O principal caminho de transmissão é sexual. O grupo de risco inclui pessoas com imunodeficiência e muitas vezes mudando os parceiros sexuais. Externamente, eles parecem rosa ou cinza pálido, crescidos pontiagudos na perna.
Na maioria dos casos, são observadas dor, queimação, coceira, irritação ao tocar e atrito com roupas íntimas, muitas vezes feridas e sangradas. Eles estão localizados na véspera da vagina, em pequenos lábios, com menos frequência, condilomas picantes são encontrados na vagina e no colo do útero. Nos homens, o buraco da uretra é afetado. A zona de dano depende do comportamento sexual dessa maneira, em pessoas que praticam contatos anal, condilomas pontiagudos são encontrados no períneo e na zona perianal. Em alguns casos, os condilomas pontiagudos são diagnosticados na mucosa oral e na borda vermelha dos lábios, que é novamente associada às características da atividade sexual.
Papilomas juvenis da laringe raramente registram, eles são causados pelo HPV 6.11; Na maioria das vezes, crianças menores de cinco anos estão doentes. A infecção ocorre durante o parto, quando a mulher em trabalho de parto tem papilomas na vagina e na criança enquanto passa pelo canal de nascimento, respira prematura. A doença é caracterizada por crescimentos papilares em feixes vocais, o que leva à dificuldade de circulação do ar e distúrbios da fala.
Diagnóstico de papilomas
O diagnóstico de papilomas é realizado por um dermatologista ou venereologista. Devido ao grande número de tipos de vírus, ele tem suas próprias características. É possível fazer um diagnóstico preciso com base em uma inspeção visual apenas no caso clássico das verrugas pontiagudas, mas isso não fornece informações precisas sobre o tipo de vírus e sua oncogenicidade. Portanto, em caso de suspeita da natureza papilomatosa das neoplasias, eles recorrem aos diagnósticos de PCR do DNA do vírus.
O diagnóstico de PCR permite não apenas confirmar a presença do papilomavírus humano no corpo e determinar seu tipo, mas também diagnosticar quantos vírus existem no corpo no momento da análise. Isso tem um valor de diagnóstico, pois, conhecendo a porcentagem do conteúdo do vírus e seu tipo, você pode determinar os períodos aproximados de infecção e identificar pessoas de contato para examinar e prescrever terapia preventiva. O diagnóstico de PCR também fornece informações sobre se os papilomas têm um curso crônico ou são uma conseqüência de uma diminuição simultânea na imunidade. Graças a esses dados, a terapia adequada pode ser prescrita.
Se o único método de tratamento é a remoção de papilomas, paralelamente à cirurgia, uma biópsia é realizada para pesquisa citológica. Um exame histológico do tecido dos papilomas fornece resultados mais precisos, uma vez que o exame está sujeito a células como, portanto, a localização correta de suas camadas e as características estruturais do tecido. Isso fornece resultados confiáveis sobre o grau de alterações no corpo e sobre a probabilidade de malignidade, uma vez que os papilomas de longo prazo e não -reunquais estão levando mais frequentemente ao câncer do que o HPV detectado com um alto grau de oncoris.
Como regra, o diagnóstico de PCR está triagem na natureza e, se a análise confirmar a presença do vírus, será realizado um estudo adicional.
Tratamento de Papilloma
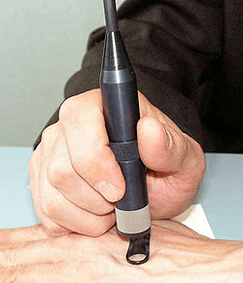
O regime de tratamento de papilomas em cada caso é selecionado individualmente. Se um HPV for detectado durante o diagnóstico, mas ainda não há manifestações clínicas, a terapia preventiva é prescrita por citostáticos. É bastante eficaz e permite que você "espalhe" o vírus por vários anos. Recomenda -se que os pacientes que sejam portadores de HPV realizem periodicamente o exame de PCR e usam meios de contracepção de barreira, para não perigo a infecção humana de papilomavis com seu parceiro.
A inozina Pranobex é um medicamento para o tratamento de papilomas do grupo de agentes antivirais, que suprime a reprodução de vírus. É uma das mais preferidas, pois possui propriedades imunomodulantes. As indicações para uso são papilomas diagnosticados com uma combinação de outras infecções virais, como infecções por citomegalovírus, sarampo e caxumba. A presença de um vírus do herpes, hepatite viral crônica e imunodeficiência também requer a inclusão de isoprinosina no regime de tratamento. Como a terapia com papiloma é longa, o papillo pranobex só deve ser levado sob a supervisão de um médico, pois é necessário controlar os indicadores laboratoriais. O uso de imunomoduladores e cursos de vitaminas é mostrado a todos os pacientes com HPV.
Se houver manifestações de HPV na pele e nas membranas mucosas, então, dependendo da localização e dos sintomas, recorda à criodestrrução de papilomas, eletrocoagulação ou a remoção do laser de papill. É possível usar outro método moderno de tratamento cirúrgico -ReMoção de papilomas com ondas de rádio. Se o Papilloma tiver sinais de malignidade, a excisão será realizada com um bisturi da área afetada com a captura de tecidos saudáveis.
Deve -se ter em mente que a remoção de papilomas não leva a uma recuperação completa, pois hoje não há medicamentos detalhados no HPV. Portanto, pacientes com papilomas diagnosticados anteriormente precisam passar periodicamente e realizar cursos de terapia antiviral.
Como o HPV é transmitido principalmente sexualmente, a única prevenção de papilomas é o método de contracepção da barreira. Ao planejar a gravidez, é necessário diagnosticar e, se necessário, o tratamento do vírus para reduzir a probabilidade de infecção da criança durante o parto e nos primeiros anos de vida.





















